Kurzajki, znane medycznie jako brodawki, to powszechne zmiany skórne, które potrafią sprawić wiele kłopotu. Choć często są niegroźne, ich pojawienie się może budzić niepokój, zwłaszcza gdy lokalizują się w widocznych miejscach. Zrozumienie, od czego się robią kurzajki, jest kluczowe dla ich skutecznego zapobiegania i leczenia. Te nieestetyczne wyrostki skórne wywołane są przez specyficzny rodzaj wirusa, który atakuje komórki naskórka. Infekcja ta może nastąpić w różnych okolicznościach, a jej przebieg jest często zależny od indywidualnej odporności organizmu. W dalszej części artykułu przyjrzymy się bliżej przyczynom powstawania kurzajek, ich rodzajom oraz sposobom, w jakie można je rozpoznać na skórze, aby móc podjąć odpowiednie kroki.
Wirus brodawczaka ludzkiego (HPV) stanowi główną przyczynę powstawania kurzajek. Istnieje ponad sto typów tego wirusa, a poszczególne jego rodzaje odpowiadają za różne odmiany brodawek. Niektóre typy HPV są bardziej zakaźne i łatwiej prowadzą do rozwoju zmian skórnych, podczas gdy inne mogą pozostawać uśpione przez długi czas. Kluczowe jest zrozumienie, że wirus ten jest powszechny w środowisku, a kontakt z nim nie zawsze skutkuje rozwojem kurzajek. Wszystko zależy od stanu układu odpornościowego danej osoby.
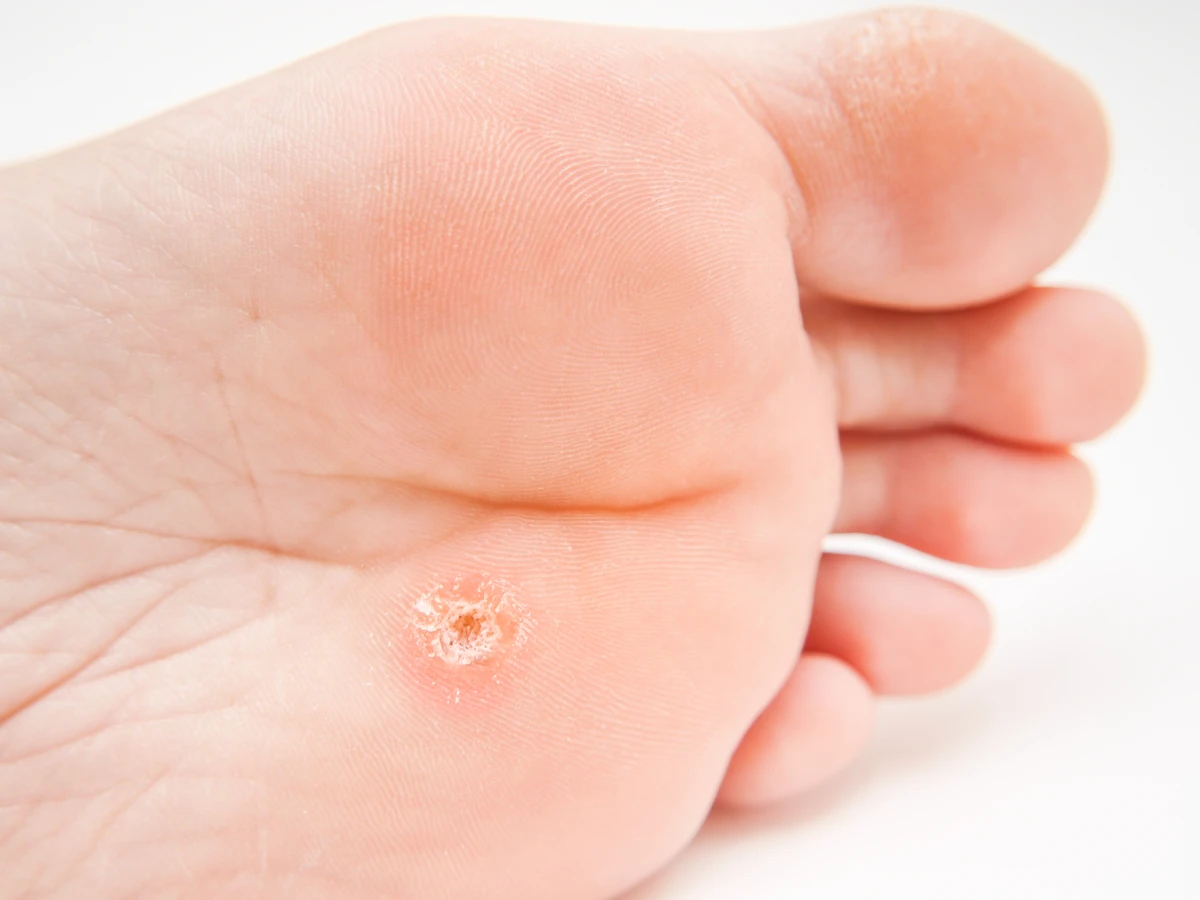
Rozpoznanie kurzajki nie zawsze jest proste, ponieważ mogą one przybierać różne formy i lokalizacje. Zazwyczaj mają postać twardych, szorstkich grudek, których powierzchnia może być nierówna i przypominać kalafior. Kolor kurzajek waha się od cielistego, przez szary, aż po ciemnobrązowy. Często w ich centrum można dostrzec drobne, czarne punkciki, które są w rzeczywistości zatkanymi naczynkami krwionośnymi. Lokalizacja kurzajek jest bardzo zróżnicowana – najczęściej pojawiają się na dłoniach i stopach, ale mogą wystąpić również na łokciach, kolanach, a nawet na twarzy czy w okolicach narządów płciowych, gdzie przybierają specyficzne formy.
Kluczowe przyczyny powstawania kurzajek i przenoszenia się wirusa
Zrozumienie, od czego się robią kurzajki, wymaga zagłębienia się w mechanizm działania wirusa brodawczaka ludzkiego (HPV). Wirus ten jest niezwykle rozpowszechniony i bytuje na powierzchni skóry oraz błon śluzowych. Zakażenie następuje zazwyczaj przez bezpośredni kontakt z zainfekowaną skórą lub błoną śluzową, a także przez kontakt pośredni z przedmiotami, które miały styczność z wirusem. Miejsca publiczne, takie jak baseny, siłownie, szatnie czy sauny, stanowią idealne środowisko do namnażania się HPV ze względu na wilgotność i ciepło sprzyjające przetrwaniu wirusa. Chociaż sama obecność wirusa nie gwarantuje pojawienia się kurzajki, to uszkodzona lub osłabiona bariera skórna ułatwia mu wniknięcie do naskórka i rozpoczęcie procesu namnażania.
Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznej kurzajki, może być bardzo zmienny. Zazwyczaj trwa od kilku tygodni do kilku miesięcy, a czasem nawet dłużej. W tym czasie wirus namnaża się w komórkach naskórka, prowadząc do ich nieprawidłowego wzrostu i charakterystycznego wyglądu brodawki. Ważne jest, aby pamiętać, że osoba zakażona wirusem HPV może nie mieć żadnych widocznych objawów, a mimo to przenosić wirusa na inne osoby. Dlatego tak istotne jest zachowanie zasad higieny, zwłaszcza w miejscach publicznych, gdzie ryzyko kontaktu z wirusem jest podwyższone.
Czynniki, które zwiększają podatność na rozwój kurzajek, obejmują przede wszystkim osłabiony układ odpornościowy. Osoby zmagające się z chorobami przewlekłymi, przyjmujące leki immunosupresyjne, a także osoby starsze lub bardzo młode, mogą być bardziej narażone na infekcję HPV i trudniej radzić sobie z rozwojem brodawek. Nawet niewielkie skaleczenia, zadrapania czy otarcia na skórze mogą stanowić bramę dla wirusa. Wszelkie stany zapalne skóry, takie jak egzema czy łuszczyca, również mogą zwiększać ryzyko zakażenia.
Jakie są najczęstsze rodzaje kurzajek i ich charakterystyka
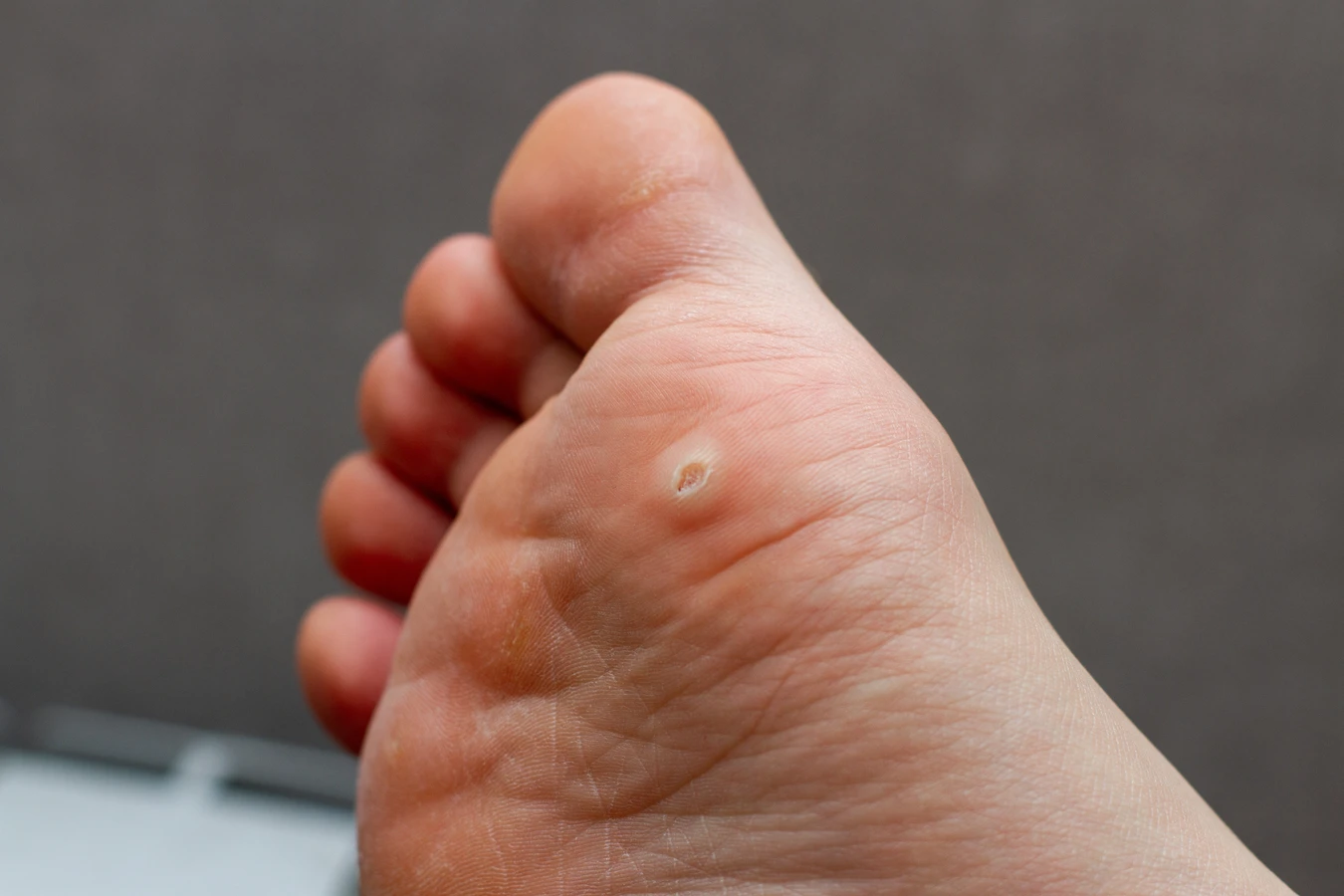
Kolejnym typem są brodawki podeszwowe, które lokalizują się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często są one spłaszczone i mogą wrastać w głąb skóry, powodując ból podczas stania i chodzenia. Mogą występować pojedynczo lub w grupach, tworząc tzw. mozaikowe brodawki. Ich powierzchnia jest zazwyczaj szorstka, a obecność czarnych kropek może być trudniej dostrzegalna z powodu warstwy zrogowaciałego naskórka.
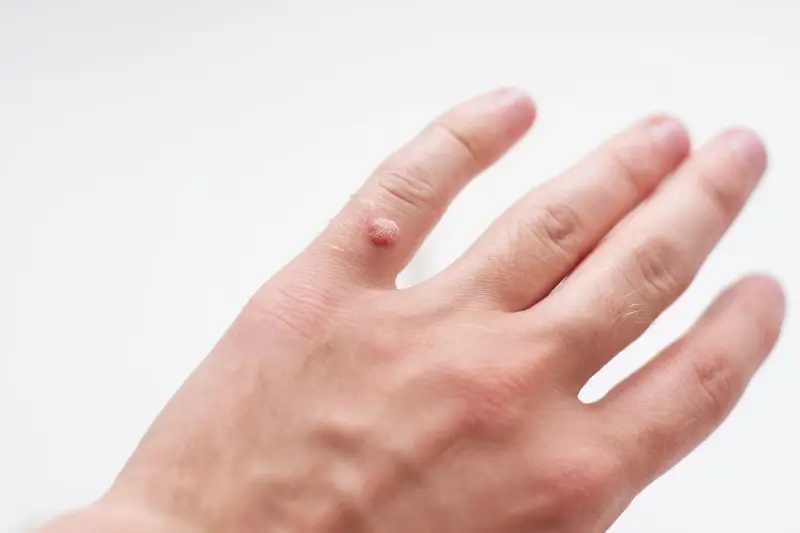
Brodawki płaskie, które często pojawiają się na twarzy, szyi, dłoniach i kolanach, mają zazwyczaj gładką powierzchnię i są lekko wypukłe. Mogą mieć kolor cielisty, różowy lub brązowy i często występują w większej liczbie, tworząc linie lub skupiska. Młodsze osoby są na nie szczególnie narażone. Warto również wspomnieć o brodawkach nitkowatych, które charakteryzują się długim, cienkim i nitkowatym kształtem, często pojawiają się na szyi, powiekach i w okolicach ust. Są one zwykle cieliste i mogą szybko się rozprzestrzeniać.
Oprócz tych najczęstszych odmian, istnieją również brodawki mozaikowe, które są skupiskiem wielu małych brodawek zrastających się w jedną większą zmianę, oraz brodawki okołopaznokciowe, które rozwijają się wokół płytki paznokciowej, często powodując ból i stan zapalny. Każdy z tych typów ma swoje specyficzne cechy, które pomagają w ich identyfikacji, co jest kluczowe dla doboru odpowiedniej metody leczenia.
Gdzie najczęściej pojawiają się kurzajki i jak zapobiegać ich rozprzestrzenianiu
Choć pytanie, od czego się robią kurzajki, dotyczy głównie przyczyn wirusowych, lokalizacja tych zmian skórnych jest również istotna z perspektywy zapobiegania ich dalszemu rozprzestrzenianiu. Najczęściej kurzajki pojawiają się na częściach ciała, które są narażone na kontakt z wirusem HPV i mikrouszkodzenia skóry. Dłonie i palce są miejscami szczególnie predysponowanymi, co wynika z częstego dotykania różnych powierzchni i kontaktu z innymi osobami. Na dłoniach często obserwujemy brodawki zwykłe, które mogą być bolesne i utrudniać codzienne czynności.
Kolejnym częstym miejscem są stopy, zwłaszcza podeszwy. Brodawki podeszwowe, ze względu na nacisk podczas chodzenia, mogą być bardzo bolesne i wpływać na sposób poruszania się. Wilgotne środowisko w butach oraz chodzenie boso po podłogach w miejscach publicznych, takich jak baseny, siłownie czy szatnie, sprzyja infekcji wirusem HPV w tej okolicy. Dlatego tak ważne jest noszenie obuwia ochronnego w takich miejscach.
Kurzajki mogą pojawić się również na łokciach i kolanach, szczególnie u dzieci, które często sięgają tymi częściami ciała do podłoża podczas zabawy. Brodawki płaskie, które mają gładką powierzchnię, często lokalizują się na twarzy, szyi i grzbietach dłoni. Ich obecność może być szczególnie kłopotliwa ze względów estetycznych. W rzadkich przypadkach kurzajki mogą pojawić się również w okolicach narządów płciowych, przyjmując tam formę kłykcin kończystych, które są przenoszone drogą płciową i wymagają specjalistycznego leczenia.
Zapobieganie rozprzestrzenianiu się kurzajek opiera się przede wszystkim na właściwej higienie i unikaniu bezpośredniego kontaktu z wirusem. Należy unikać dotykania istniejących kurzajek, a po kontakcie z nimi umyć ręce. W miejscach publicznych, gdzie ryzyko zakażenia jest wysokie, warto nosić klapki lub sandały. Ważne jest również dbanie o stan skóry, nawilżanie jej i szybkie opatrywanie wszelkich skaleczeń i otarć, aby utrudnić wirusowi wnikanie do organizmu. Regularne wzmacnianie układu odpornościowego poprzez zdrową dietę i aktywność fizyczną również odgrywa istotną rolę w zapobieganiu infekcjom.
Wpływ układu odpornościowego na powstawanie i leczenie kurzajek
Zastanawiając się, od czego się robią kurzajki, nie można pominąć kluczowej roli, jaką odgrywa w tym procesie nasz układ odpornościowy. Wirus brodawczaka ludzkiego (HPV) jest powszechny, ale nie każda osoba, która się z nim zetknie, rozwija kurzajki. Odpowiedź immunologiczna organizmu jest decydującym czynnikiem, który determinuje, czy wirus zainfekuje komórki naskórka i doprowadzi do powstania widocznej brodawki. Silny i sprawnie działający układ odpornościowy jest w stanie skutecznie rozpoznawać i eliminować wirusa HPV, zanim ten zdąży wywołać jakiekolwiek zmiany.
Z drugiej strony, osoby z osłabionym systemem immunologicznym są znacznie bardziej podatne na infekcje wirusem HPV i rozwój kurzajek. Dotyczy to między innymi pacjentów po przeszczepach narządów, osób zakażonych wirusem HIV, cierpiących na choroby autoimmunologiczne lub przyjmujących leki immunosupresyjne. W takich przypadkach organizm ma trudności z zwalczaniem wirusa, co prowadzi do jego długotrwałego bytowania w naskórku i powstawania uporczywych, trudnych do wyleczenia kurzajek. Czasami nawet nawracających.
Co ciekawe, układ odpornościowy odgrywa również rolę w procesie samoistnego zanikania kurzajek. U wielu osób, zwłaszcza u dzieci, brodawki znikają samoistnie w ciągu kilku miesięcy lub lat. Jest to dowód na to, że organizm w końcu rozpoznaje wirusa jako zagrożenie i uruchamia mechanizmy obronne, które prowadzą do eliminacji zainfekowanych komórek. Intensywność i szybkość tej odpowiedzi immunologicznej jest jednak indywidualna.
Dlatego też, przy podejmowaniu decyzji o leczeniu kurzajek, często bierze się pod uwagę ogólny stan zdrowia pacjenta i jego zdolności immunologiczne. W przypadkach nawracających lub opornych na standardowe terapie, lekarze mogą zalecić metody mające na celu stymulację układu odpornościowego do silniejszej reakcji przeciwko wirusowi HPV. Obejmuje to między innymi immunoterapię miejscową lub ogólną. Wzmocnienie odporności poprzez zdrowy styl życia, odpowiednią dietę bogatą w witaminy i minerały oraz regularną aktywność fizyczną, jest również ważnym elementem profilaktyki i wsparcia w leczeniu kurzajek.
Kiedy należy udać się do lekarza w sprawie kurzajek
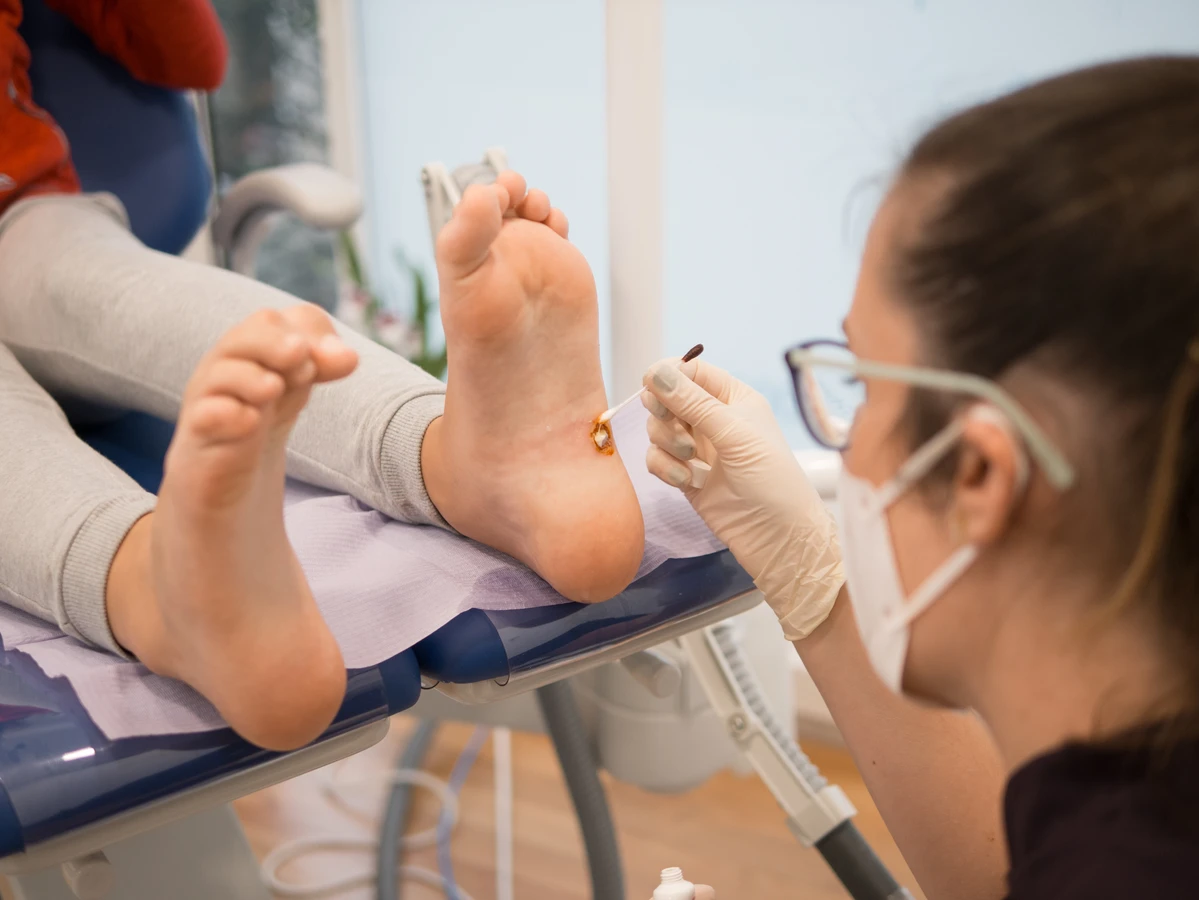
Chociaż pytanie, od czego się robią kurzajki, jest kluczowe dla zrozumienia ich natury, równie ważne jest wiedzieć, kiedy ich obecność wymaga konsultacji lekarskiej. Większość kurzajek jest niegroźna i można je leczyć domowymi sposobami lub za pomocą preparatów dostępnych bez recepty. Jednak w pewnych sytuacjach wizyta u dermatologa staje się konieczna, aby postawić właściwą diagnozę i wdrożyć odpowiednie leczenie. Szczególną ostrożność należy zachować, gdy pojawiają się nowe zmiany skórne, które budzą wątpliwości co do ich charakteru.
Jeśli kurzajka jest duża, szybko rośnie, zmienia kolor, krwawi, swędzi lub powoduje silny ból, konieczna jest konsultacja lekarska. Takie objawy mogą sugerować, że zmiana nie jest zwykłą brodawką, a potencjalnie groźniejszą zmianą skórną, na przykład rakiem skóry. W takich przypadkach lekarz przeprowadzi dokładne badanie, a w razie potrzeby zleci dodatkowe badania diagnostyczne, takie jak biopsja. Wczesne wykrycie i leczenie złośliwych zmian skórnych znacząco zwiększa szanse na pełne wyzdrowienie.
Szczególną uwagę należy zwrócić na kurzajki pojawiające się w nietypowych miejscach, takich jak okolice narządów płciowych. Brodawki w tych obszarach, zwane kłykcinami kończystymi, są przenoszone drogą płciową i wymagają specjalistycznego leczenia. Samodzielne próby ich usunięcia mogą być nieskuteczne i prowadzić do powikłań lub rozprzestrzenienia infekcji. Lekarz zaleci odpowiednią terapię, która może obejmować leki miejscowe, zabiegi chirurgiczne lub krioterapię.
Warto również skonsultować się z lekarzem, gdy kurzajki są liczne, uporczywe i nawracające, pomimo stosowania dostępnych metod leczenia. Może to świadczyć o osłabionym układzie odpornościowym lub o specyficznym typie wirusa HPV, który jest trudniejszy do zwalczenia. Lekarz może zlecić badania w celu oceny stanu immunologicznego pacjenta i zaproponować bardziej zaawansowane metody leczenia, w tym immunoterapię. U dzieci, zwłaszcza tych z obniżoną odpornością, nawracające kurzajki również powinny być skonsultowane z pediatrą lub dermatologiem dziecięcym.
Dodatkowo, jeśli kurzajki znajdują się w miejscach, które utrudniają codzienne funkcjonowanie, na przykład na dłoniach w miejscu pracy wymagającym precyzji lub na stopach utrudniających chodzenie, konsultacja lekarska jest wskazana. Lekarz może zaproponować metody leczenia, które są nie tylko skuteczne, ale także minimalizują ryzyko blizn i powikłań, przywracając komfort życia.